消化管疾患

緊急内視鏡
我々は、消化管出血・急性腹症・腸閉塞などの急性疾患から消化器がんまで、幅広い疾患に対して最新設備及び最先端医療技術で、検査・治療を行っています。
皆さん胸やけ・呑酸などの症状を自覚したことはありますか?市販薬を飲んで症状が改善したので大丈夫、と思ってはいませんか?そのような症状があった場合は、胃液の逆流の事が多いですが、いざ胃内視鏡(内視鏡検査:食道から十二指腸の一部まで観察できます)をしてみると食道がんや胃がんが見つかるケースもあります。 また、黒い便が出るといった症状は胃潰瘍や十二指腸潰瘍を疑うサインです。放置しておくと貧血が進行してしまい、また胃や十二指腸に穴が開いてしまう(穿孔)可能性があり大変危険です。身体診察や検査の結果次第では緊急で胃内視鏡を行う必要があります。当科では必要時には24時間緊急内視鏡検査を施行できる診療体制を取っております。 “胃内視鏡はつらい検査だ”という理由で検査を避ける方もいらっしゃいますが、当施設におきましては、鎮静薬(眠くなる薬)や鎮痛薬(痛みを和らげる薬)を用いて、できるだけ苦痛の少ない内視鏡検査を行っていますので、必要時には是非内視鏡検査を受けることをお勧めしたいと思います。

胃潰瘍
日本における大腸がんの死亡率は男性で3位、女性で1位と高い死亡率を推移しています。大腸がんは早期発見しステージ0の段階で内視鏡治療を行うことで根治を望めるがんの一つです。しかし、健康診断で大腸がん検診を受けていない方や便潜血反応が陽性であるにも関わらず大腸内視鏡を受けていない方も多くいらっしゃると思います。大腸内視鏡においても胃内視鏡と同様に鎮静薬・鎮痛薬の使用が可能です。血便などの症状がある場合はもちろんのこと、便潜血反応陽性となった際には、大腸内視鏡を受けることを強くお勧めします。
がん死亡数の順位(2020年)
| | 1位 | 2位 | 3位 | 4位 | 5位 | |
| 男女計 | 肺 | 大腸 | 胃 | 膵臓 | 肝臓 | 大腸を結腸と直腸に分けた場合、結腸4位、直腸7位 |
| 男性 | 肺 | 胃 | 大腸 | 膵臓 | 肝臓 | 大腸を結腸と直腸に分けた場合、結腸4位、直腸7位 |
| 女性 | 大腸 | 肺 | 膵臓 | 乳房 | 胃 | 大腸を結腸と直腸に分けた場合、結腸3位、直腸10位 |
引用元:人口動態統計がん死亡データ
早期癌に対しては十分に適応を検討し、内視鏡治療を積極的に行っています。内科では毎週内視鏡カンファレンスを行い、また消化器センターとして消化器・一般外科とともに協力して最も適切な治療を提供できる体制を整えています。
内視鏡治療
内視鏡的ポリープ切除術
大きさが2cm以下の病変に対する治療法です。主に食道、胃、大腸の良性のポリープを対象としています。スネアという金属製の針金を編んだ輪状の処置具を用いて病変を絞扼し切除する方法です。1cmを超えない小さな良性の大腸ポリープは、外来で治療をおこなっております。大きなもの、小さくても悪性が疑われる大腸ポリープに関しては、高周波装置を用いた処置が必要なため、1泊2日の入院で切除を行います。

スネアで病変を絞扼

切除
内視鏡的粘膜下層剥離術 (endoscopic submucosal dissection;ESD)
早期がんに対する治療法です。粘膜内にとどまる病変が適応になります。
ESDはスネアではなく専用ナイフを用いて粘膜を剥いでいく治療であり、大きな病変でも一括で切除可能です。一括切除することによって正確な病理診断が可能であり、正確な診断と、最終的な治療方針の決定が可能です。内視鏡的ポリープ切除術と比較すると、大きな範囲の切除を行うため、1週間程度の入院が必要です。

ESD用の専用ナイフ
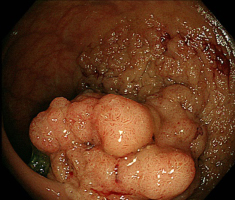
直腸に巨大腫瘍性病変を認める

専用ナイフを用いて
粘膜下層(青い部分)を剥離する

大きな腫瘍も一括切除可能
炎症性腸疾患
炎症性腸疾患(Inflammatory Bowel Disease 以下IBDと呼びます)という病名をお聞きになったことはあるでしょうか。
腸の炎症は、細菌・ウイルス・寄生虫などによる感染症や薬剤、放射線照射などさまざまな原因で起こります。このような明確な理由がないにもかかわらず腸に炎症が起こり、長期にわたり悪化と改善(再燃と寛解といいます)を繰り返す慢性の腸の病気がIBDです。
就学や就労、結婚、妊娠、出産など、人生の大きな出来事が続く10から40歳代におもに生じます。食事や生活習慣などとの関連が指摘されていますが、明確な原因は明かされておらず、また治療方法も十分に確立していないことからいわゆる難病といわれています。
IBD患者さんの数は年々増加傾向にあり、最近では専門医のみならず一般医も診療することが多くなってきました。私達は、新たに発症したIBD患者さんに早期から診療に携わるだけでなく、他の医療機関で難渋した患者さんや特殊な内科治療を要する患者さん、さらには手術の相談など専門的治療を行っております。
新薬の開発や臨床研究が盛んに行われている分野であり、私達は常に新しい情報を取り入れつつ、患者さん一人ひとりに合わせたオーダーメイド治療を行えるよう実践的に取り組んでおります。
潰瘍性大腸炎
主に粘膜(腸の表面)を傷害し、びらんや潰瘍を形成する大腸の原因不明の炎症性腸疾患です。2015年1月1日からは「指定難病」とされており、患者数は年々増加傾向にあり、約18万人(2014年医療受給者証交付件数より)を超えるといわれています(2014年医療受給者証交付件数より)。
診断の手順
頻度の多い症状は、血性下痢や腹痛、発熱です。感染症でもこのような症状が出現しますが、持続性または反復性の症状であるときにはこの病気が疑われます。問診や採血、便検査、画像検査などを踏まえ、最終的には大腸内視鏡検査と病理検査で診断が確定します。
臨床像

内視鏡像
治療
治療は、厚労省の「難治性炎症性腸管障害に関する調査研究班」により作成された治療指針に沿って行われます。活動期であれば「寛解導入(まずは病状を落ち着かせる)」を、寛解期であれば「寛解維持(いい状態を維持する)」をめざします。活動期の治療方針は炎症の範囲と程度により決定しますが、病状が重い場合や、薬の効果や副作用の経過を慎重にみる必要がある場合には入院が必要になります。寛解導入すれば外来通院で経過観察になりますが、病状が落ち着いても寛解維持のための内服を継続していただき、定期的な受診で医師、患者さん共に病状を把握していくこと大切です。寛解導入が困難な場合や寛解維持が困難は場合には手術療法を選択することもあります。
クローン病
潰瘍性大腸炎と異なり、口から肛門まで全消化管のあらゆる部位に炎症がおこります。また炎症が腸の全層におよぶため、腸が狭くなる(狭窄)、腸と隣の臓器がつながってしまう(瘻孔:ろうこう)、穴があく(穿孔)などのさまざまな合併症がおこる病気です。クローン病も患者数は年々増加傾向であり、約4万人の患者さんがいるとされています(2014年医療受給者証交付件数より)。
診断の手順
腹痛、下痢、体重減少、発熱などがよくみられる症状です。合併症のため腸閉塞、腸穿孔などで発症することもあります。またお腹の症状がなく、肛門症状や持続する原因不明の発熱、関節痛などを主訴に受診される例もあります。 全消化管におこりうる疾患なので、全身のCTやMRI、上部・下部消化管内視鏡検査や病理検査が診断や病勢の把握に重要です。また小腸病変については小腸カプセル内視鏡検査や小腸内視鏡検査で評価します。当院での小腸検査の現状は以下のとおりです。
臨床像

内視鏡像
治療
やはり厚労省の「難治性炎症性腸管障害に関する調査研究班」により作成された治療指針に沿って行われます。治療の目標は、クローン病の活動性をコントロールして患者さんの生活の質(Quality of life:QOL)を高めることにあります。狭窄や瘻孔形成などの合併症は、患者さんのQOLに大きく影響するためその予防や治療が重要です。 活動期の治療方針は炎症の範囲と程度、合併症の有無により決定します。クローン病の治療では栄養療法が重要視されており、その実践や日常生活での食事の注意点などを栄養士さんとともに勉強していただきます。病状が重い場合や、薬の効果や副作用の経過を慎重にみる必要がある場合には入院が必要になります。合併症が高度な場合は手術になることもあります。 寛解期は潰瘍性大腸炎同様、寛解を維持するために慎重な経過観察を要します。クローン病では潰瘍性大腸炎に比べて症状があらわれにくいことがあり、状態を自己判断せず医師と確認することが勧められます。
IBDは発症後も長く付き合ってゆく慢性疾患であり、患者さんの身体的、精神的な負担は大きいことと思います。難病と言われていますが、研究や治療の開発は着実に進んでいます。適切なタイミングで患者さんのライフスタイルに合わせた治療を提案できるよう、私たちも心掛けております。また急な入院にも対応できるよう、外来と病棟が一体となって体制を整えています。炎症性腸疾患に特化した外部の医師や病院とも連携を取っており、ご相談やご紹介も可能です。 学校や仕事、家庭生活を制限されず安心して治療を受けられるよう、一緒に歩んでいきたいと思っております。
肝機能障害と
言われたら
肝機能障害を起こしやすいものは...
- 肝炎ウイルスによるもの:A型、B型、C型、E型肝炎ウイルス
- アルコールによるもの:アルコール性肝障害・肝炎・肝硬変
- 代謝によるもの:非アルコール性脂肪性肝疾患(NAFLD)、非アルコール性脂肪肝炎(NASH)
- 薬物によるもの
- 免疫の異常によるもの:自己免疫性肝炎(AIH)、原発性胆汁性胆管炎(PBC)など
- 肝障害を起こしやすいウイルスによるもの:EBウイルス、サイトメガロウイルス、単純ヘルペスウイルスなど
- ホルモンのバランスによるもの:甲状腺ホルモンの異常など
- その他:ショック、心不全、腫瘍や結石による閉塞性黄疸など
上記のように様々な原因で肝機能障害が起こり得ます。受診時に血液検査、画像検査などを行い原因を精査します。その後適切な治療法を判断し加療させて頂くことになります。健康診断やかかりつけ医などで肝機能障害を指摘された場合には、受診して精査されることをお勧め致します。
C型肝炎ウイルス
陽性と言われたら
C型肝炎ウイルスの問題点
C型肝炎ウイルスに感染し肝臓に炎症がおきた状態で放置すると慢性肝炎、肝硬変と進行し肝細胞癌を合併する危険があります。
C型肝炎ウイルスの治療
C型肝炎ウイルスを治療により排除することで肝障害の進行を抑えたり、肝細胞癌の発症を低下させることが言われております。2014年9月から従来の注射薬であるインターフェロンを使用しない飲み薬だけの「インターフェロンフリー」の治療が行われるようになり95%近くのウイルス排除効果が期待できます。
C型肝炎ウイルス治療の流れ
C型肝炎ウイルスが血液から確認(HCV-RNA陽性)されたら、ウイルスが1型か2型かタイプを確認します。1型、2型及び肝臓の状態に合ったインターフェロンフリーの経口薬(DAA)を用いて8週~24週(2ヶ月~6ヶ月)治療を行い、内服終了後3ヶ月で効果判定を行います。
治療前
血液検査:AST、ALT、血小板、線維化マーカーなどを調べ肝障害の程度を確認します。
画像検査:超音波検査、CT、MRIなどで肝炎の進行状況や肝細胞癌の合併の有無を確認します。
治療の申請
腎機能障害や心疾患などの合併症や今飲んでいる薬などを踏まえて適切な治療薬(DAA)を選択し都道府県の保健所に医療費助成のための申請を行います。これにより自己負担額が月額1万円または2万円になります。約2~3ヶ月でお手元に医療券が届きますので治療開始となります。
治療
治療薬の内服を開始しますがはじめのうちは1~2週間おきに通院して頂き、症状の確認や血液検査を行う事になります。副作用など問題なければ2~4週間に一度の外来通院が終了まで必要です。内服終了後3ヶ月間(~6ヶ月間)ウイルスの陰性化が持続できれば治療は成功です。
治療後
治療が成功しても肝臓の炎症や肝硬変が急になくなるわけではありません。定期的に血液検査、画像検査を行い定期的な肝臓の状態確認、肝細胞癌の早期発見が必要になります。
B型肝炎ウイルス
陽性と言われたら
B型肝炎ウイルスの問題点
B型肝炎ウイルスに感染し肝臓に炎症がおきた状態で放置すると慢性肝炎、肝硬変、肝細胞癌を合併する危険があります。B型肝炎ウイルス(HBV-DNA)の量が多かったり、肝炎が持続していると肝細胞癌の発症のリスクが高くなります。また、急性肝炎や癌化学療法や免疫抑制剤使用によるB型肝炎ウイルス再活性化による肝炎も問題となります。B型肝炎ウイルスは血液・体液を介して感染しますので、HBV-DNA陽性の場合、他の人に感染してしまう危険性もありますので本人のみならず家族、パートナーの方の受診も考える必要があります。
B型肝炎ウイルスの治療
B型肝炎ウイルスの治療はインターフェロン(IFN)療法と核酸アナログ療法に大きく分けられますが、核酸アナログの治療(経口薬)が中心で慢性肝炎の一部でIFNの治療が選択されます。
治療の目標
HBs抗原の消失(ウイルス増殖がかなり低い状態)、ALTの正常化(肝炎の鎮静)、HBe抗原陰性化(活動性の低下)、HBV-DNA陰性化(ウイルス増殖の低下)を目標として治療します。
核酸アナログ治療
B型肝炎ウイルスの増殖を抑えて肝炎を抑制し、肝障害の進行や肝細胞癌の発症のリスクを低下させます。この薬の大事な点は、ウイルスを排除する薬ではなく増殖を抑える薬ですので基本的に一生飲み続ける薬です。自己中断してしまうと肝炎の再発や重症の肝障害を起こし命にかかわる場合があります。
治療
定期的に外来通院をしてウイルスの状態、肝障害の状況及び肝細胞癌の合併などを血液検査、超音波検査、CT/MRI検査などで確認する必要があります。
治療の申請
都道府県の保健所に医療費助成のための申請を行います。これにより自己負担額が月額1万円または2万円になります。
B型肝炎予防
医療従事者やB型肝炎キャリアと同居する方などはB型肝炎ワクチンの接種が感染予防のため大切です。
初回・1か月後・6ヶ月後の3回ワクチンを接種することになります。
2016年10月からはB型肝炎ワクチンが定期接種されることになりました。
脂肪肝と言われたら
超音波検査などの画像検査や肝生検などの組織検査で脂肪肝が診断されます。
主にアルコール多飲による脂肪肝と、糖尿病、脂質異常症などメタボリック症候群に伴う脂肪肝があります。
アルコール性肝障害
アルコールを長期(5年以上)に多飲することによっておこる肝障害のこと。
常習飲酒家(日本酒換算3合以上/日)や大酒家(日本酒換算5合以上/日)の人が対象となります。お酒の種類やアルコールの度数には関係なく、摂取したアルコール量が問題となります。治療は禁酒することが基本です。肝硬変など肝障害が進行しすぎた場合でもお酒を飲み続けるよりは断酒したほうがいいと言われています。
非アルコール性脂肪性肝疾患(NAFLD)
主には肥満、糖尿病などのメタボリックシンドロームを背景に起こる脂肪肝です。特にアルコール量が男性30g/日以内、女性20g/日以内でアルコールによる影響がなく脂肪肝を認めている方が対象になります。AST、ALTの上昇など肝機能障害を認め、肝硬変、肝細胞癌の発症など進行する症例が存在します(非アルコール性脂肪肝炎(NASH))。
健康診断で脂肪肝と言われたら放置せず医療機関に受診し、肝障害の程度や今後の生活習慣の改善や治療を相談していくことが大事です。
アルコール20g=1単位とは?
肝細胞癌の診療
肝細胞癌と診断された場合には、肝機能、腫瘍の数、大きさ、存在場所によって適切な治療法を複数もしくは繰り返し用いて治療を行う必要があります。治療法は多岐にわたり、ラジオ波焼灼療法(RFA)、肝切除、肝動脈化学塞栓療法(TACE)、肝動注化学療法、肝移植、放射線療法、全身化学療法(免疫チェックポイント阻害薬、分子標的薬など)を含め多彩な治療法があります。具体的には肝細胞癌治療アルゴリズム(図)に則って治療法が選択されます。

日本肝臓学会 肝癌診療ガイドライン2021年版
当科では治療法の選択肢が多く、ラジオ焼灼療法(RFA)、肝動脈化学塞栓療法(TACE)、肝動注療法、放射線療法、全身化学療法を患者さんの状態や肝機能、腫瘍の状態を考慮して行っております。当院は消化器センター体制であり肝切除が必要な場合は、定期的に消化器外科とカンファレンスを行っており症例検討を経て消化器外科にて切除を行っております。
ラジオ波焼灼療法(RFA)
肝臓悪性腫瘍に対する治療法の一つで、超音波ガイド下に電極を腫瘍部に挿入し、450kHz前後の高周波を用いてジュール熱を発生させ腫瘍を焼灼して治療する方法です。患者さんの負担が少なく、繰り返し治療できる利点があります。
肝細胞癌におけるラジオ波焼灼療法の一般的適応
病変が切除不能もしくは、患者が切除を希望しない
腫瘍数が3個以内で1つの病変が3㎝以内、もしくは単発で5㎝以内
Child-pugh score AもしくはB
血小板が5万/μL以上
プロトロンビン時間が50%以上
総ビリルビンが3mg/dl以下

当院データ
当院での治療の流れ
入院後の経過
ラジオ波焼灼療法の手順
病変を超音波で確認
前投薬(鎮痛剤・鎮静剤)の投与と皮膚と肝臓の表面にキシロカインで麻酔
超音波を見ながら腫瘍に針を刺す
腫瘍を焼く
治療後4時間より、安静解除(食事、歩行可能)
肝動脈化学塞栓療法(TACE)
特徴
肝臓は門脈と肝動脈の2つの血管から栄養されています。正常の肝臓は門脈から約70%、肝動脈から約30%の割合で維持されています。典型的な肝細胞癌は動脈により100%近く栄養されるようになります。その性質を利用した治療法がTACEです。マイクロカテーテルを足の付け根の動脈から挿入し、カテーテル先端を腫瘍近傍まで進め、塞栓物質や抗癌剤を投与し、栄養動脈の遮断による阻血効果と抗癌剤の局所長期停滞効果を意図した治療法になります。肝切除や局所治療の適応とならない多血性の肝細胞癌で門脈主幹に浸潤を認めないChild-Pugh分類A、Bが一般的適応になります。この治療法は多発した腫瘍の治療も行えることが利点です。現在はカテーテル先端にバルーンが付くことにより腫瘍部により塞栓物質や薬剤が到達するようなバルーン閉塞下TACE(B-TACE)や、均一なBeadsによる永久塞栓物質を用いてより塞栓効果、治療効果を高めるDEB-TACEなどの治療法を癌の状態によって使い分けて治療をしております。
入院後の経過
食道・胃静脈瘤
(門脈圧亢進症)の
診療
門脈圧亢進症の原因は肝硬変が一番多く、本来肝臓を経由して心臓に戻る門脈血流が肝硬変のため門脈圧が亢進し、食道や胃の周囲など他の血管(側副血行路)を介して心臓に戻る状態です。問題は食道や胃に静脈瘤を形成し破裂して出血する事でショックや肝不全など命にかかわる状態になる危険があることです。そのため静脈瘤を認めた方は定期的な検査や治療が必要になってきます。
当院の特徴
静脈瘤の把握のために上部消化管内視検査、造影CT検査が必要になります。当院ではさらに超音波内視鏡を用いて静脈瘤の状態を把握し、内視鏡的静脈瘤硬化療法(EIS)または内視鏡的静脈瘤結紮術(EVL)等、適切な治療法の選択を行っております。





























